Топ-10 цифровых решений в медицине и здравоохранении

Институт статистических исследований и экономики знаний НИУ ВШЭ с помощью системы анализа больших данных iFORA выявил цифровые технологии, наиболее востребованные в медицине и здравоохранении.
Для данного исследования были проанализированы более 26 тыс. источников, отражающих актуальную повестку науки и бизнеса.
Взрывному росту цифровой медицины способствуют новые решения в области искусственного интеллекта, сенсорики, робототехники, беспроводной связи, обработки и анализа информации, дополненной и виртуальной реальности (табл. 1). Рост спроса отрасли на IT-решения также связан с увеличением доли больных с хроническими заболеваниями, потребностью обеспечить им постоянный мониторинг и длительный уход. Мощным драйвером развития цифровой медицины стала пандемия коронавируса. Необходимость наладить оперативную массовую помощь больным, в том числе в дистанционном формате, привела к смягчению нормативных ограничений, регулирующих использование отдельных технологий.
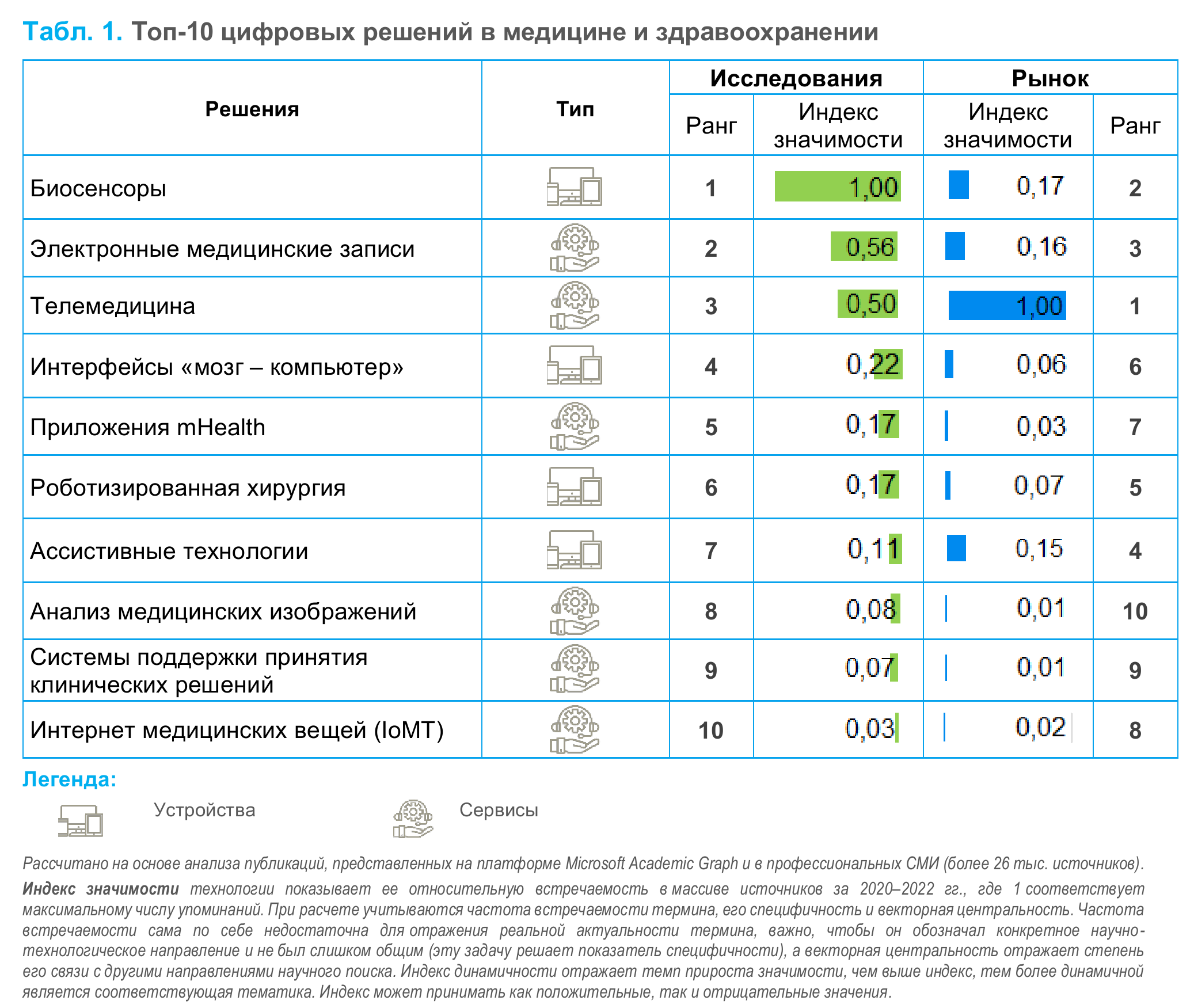
Первостепенное внимание в исследовательской повестке (и второе по значимости в рыночной) уделяется биосенсорам — ключевым элементам носимых устройств, таких как фитнес-браслеты и умные часы. Они служат для оперативного мониторинга отдельных показателей организма и особенно востребованы у пациентов с хроническими заболеваниями, которым требуется постоянно следить сразу за несколькими физиологическими параметрами (уровнем сахара в крови, артериальным давлением и т. п.). Эти устройства могут отправлять информацию о состоянии здоровья врачу, а в случае необходимости даже вызвать скорую помощь. Также они стимулируют более ответственное поведение пользователей по отношению к своему здоровью и распространение концепции здорового образа жизни.
Наиболее популярной областью применения цифровых технологий в рыночной повестке (и третьей в рейтинге исследовательских приоритетов) стала телемедицина, что связано прежде всего с пандемией COVID-19, необходимостью соблюдать карантинные меры и социальную дистанцию и переходом большой части услуг в онлайн. Благодаря телемедицине удалось значительно снизить нагрузку и расходы на здравоохранение (по оценкам экспертов, дистанционная консультация примерно на 20% дешевле очной) и повысить доступность врачебной помощи, что особенно актуально для России, где часть населения живет в удаленных районах. Между тем перечень медуслуг, оказываемых дистанционно, на которые могут рассчитывать пациенты, пока ограничен: коррекция схемы лечения, получение назначения на дополнительные исследования или посещение узкопрофильных специалистов. Диагноз же может быть поставлен только при очной консультации с врачом.
В триаду исследовательских приоритетов, одновременно значимых и для рынка, наряду с биосенсорами и телемедициной, входит электронный документооборот. Применяемые для перевода медицинских записей в цифровой вид решения повышают удобство оказания врачебных услуг и скорость передачи медицинской информации, сокращают рутинный труд врачей, позволяя им сконцентрироваться на лечении больных. Более того, алгоритмы искусственного интеллекта способны анализировать данные электронных медицинских карт и формировать своевременные рекомендации: оповестить о необходимости пройти обследование или обновить рецепт на лекарства. Развитие этого направления требует создания единых формализованных подходов к сбору, хранению и передаче данных, а также обеспечения более высокого уровня информационной безопасности.
Большие медицинские данные, накопленные как в рамках электронного медицинского документооборота, так и в ходе клинических, генетических и иных исследований, могут использоваться при создании систем поддержки принятия клинических решений (№ 9 в исследовательской и рыночной повестке). В них также применяются технологии искусственного интеллекта, благодаря которым можно повысить точность диагностики и назначения лечения. Также эти системы позволяют моментально проверить переносимость пациентом предписываемых ему лекарственных средств, их совместимость с медикаментами, которые человек уже принимает.
Другим перспективным приложением искусственного интеллекта является анализ медицинских изображений с помощью алгоритмов компьютерного зрения (№ 8 в исследовательской и № 10 в рыночной повестке), например, при выявлении патологий по снимкам рентгенограмм, компьютерных томограмм или маммограмм, что повышает точность и скорость постановки диагноза. Для обучения таких алгоритмов потребуется формирование датасетов, содержащих достаточное количество изображений высокого качества.
Благодаря широкому проникновению смартфонов и развитию повсеместного доступа к интернету все активней распространяются приложения mHealth (№ 5 и № 7). Сейчас среди них наиболее популярны те, что помогают вести здоровый образ жизни (отслеживают физическую активность, потребление калорий, стимулируют приверженность здоровым привычкам и т. п.). В среднесрочной перспективе в лидеры могут выйти решения, особенно востребованные у людей с хроническими заболеваниями, обеспечивающие им, в том числе с помощью широкого ряда биосенсоров, функцию постоянного мониторинга различных характеристик организма (уровня глюкозы в крови, кровяного давления и др.). Также развиваются пациентоориентированные сервисы, позволяющие быстро найти нужного врача и записаться к нему на прием, интеллектуальные чат-боты для сбора анамнеза, поиска медицинских рекомендаций. Используя подобные приложения, человек все активнее вовлекается в процесс поддержания своего здоровья, у него повышается уровень комплаентности (приверженности лечению).
Вследствие развития интернета медицинских вещей (IoMT) (№ 10 и № 8) становится возможным объединение различных приборов и датчиков в целостную экосистему. Данные в ней передаются в формализованном виде в облачные хранилища, к которым может быть организован многопользовательский удаленный доступ. Совмещение функций постоянного мониторинга физиологических функций человека и своевременного отслеживания критических изменений снижает число исследований, проводимых с участием медперсонала, затраты на лечение, а также возможность врачебной ошибки. В терапии интернет медицинских вещей используется для smart-устройств: инсулиновых помп, умных таблеток и др. Кроме того, такие системы применяются для оптимизации и контроля работы медицинских учреждений, например, для оценки состояния техники или учета лекарственных средств.
Различные ассистивные продукты (№ 7 и № 4) позволяют компенсировать утраченные функции и органы, помогать вести активный образ жизни, реализовать личностные и профессиональные амбиции людям с ограниченными возможностями. Во всем мире их уже насчитывается около 1 млрд человек, а к 2030 г. это число может удвоиться. Для восстановления мышечной активности и повышения мобильности используются экзоскелеты, роботизированные протезы; для тренировки моторных навыков применяются системы на базе технологий виртуальной реальности. Людям с нарушениями зрения помогают интеллектуальные голосовые ассистенты, роботы-помощники, умные очки с дополненной реальностью. Специальные роботы ухаживают за больными, помогая им встать с кровати, сесть в инвалидную коляску, решать простые бытовые задачи. Благодаря ассистивным технологиям сокращается нагрузка на системы здравоохранения и социальной помощи, уменьшается потребность в услугах опекунов и сиделок.
Серьезный потенциал для восстановления утраченных функций организма имеют интерфейсы «мозг — компьютер» (№ 4 и № 6). В частности, они применяются для лечения нейродегенеративных и психических заболеваний и нейрореабилитации. Так, на базе подобных устройств создаются нейроконтролируемые протезы для движения конечностями и пальцами. Полностью парализованные люди могут общаться с внешним миром с помощью таких интерфейсов, управляя смартфоном «силой мысли». Развитие нейротехнологий и более глубокое понимание принципов работы мозга позволит разработать в будущем интерфейсы для расширения возможностей человека, например, стимуляции его когнитивных способностей или контроля эмоционального фона.
Роботы-хирурги (№ 6 и № 5) появились в начале 2000-х годов. Сейчас роботизированные системы активно развиваются, используются практически во всех областях хирургии, становятся все более сложными, приобретают новые функции (гибкая робототехника, 3D-визуализация, голосовое управление и др.). В результате повышается точность хирургических вмешательств, снижается уровень травматизации при проведении операций, сокращаются сроки восстановления больных.
Резюме: Цифровая трансформация в сфере медицины обусловливает ее переход к модели 4-П, которая подразумевает предсказание и профилактику развития заболеваний, персонализацию терапии и партисипативность со стороны пациента и при этом гарантирует доступность и высокие стандарты оказания врачебной помощи. Так, развитие носимых устройств биомониторинга позволяет сместить фокус с лечения заболеваний на их предотвращение или доклиническое выявление. На основе анализа большого накопленного объема медицинских данных становится возможным персонализировать подход к лечению. В этот процесс все активнее вовлечены пациенты, в частности с помощью разного рода приложений они могут самостоятельно следить за важнейшими параметрами организма.
Источники: расчеты на основе системы интеллектуального анализа больших данных iFORA (правообладатель — ИСИЭЗ НИУ ВШЭ); результаты проекта «Выявление глобальных трендов и вызовов, связанных с развитием человеческого потенциала, с учетом влияния пандемии COVID-19» программы Научного центра мирового уровня «Центр междисциплинарных исследований человеческого потенциала» (соглашение о предоставлении гранта Минобрнауки России № 075-15-2022-325).
Материал подготовила Анна Гребенюк
Предыдущий выпуск серии «iFORA-экспресс»: «Научно-техническая политика Китая: курс на глобальное лидерство»
См. также:

